La transplantation hépatique, procédure complexe impliquant de nombreux spécialistes, est en France principalement réalisée dans les centres universitaires. Les Hospices Civils de Lyon (HCL), parmi les quelques CHU autorisés à pratiquer ces greffes, se distinguent comme l'unique établissement de la région habilité pour les transplantations hépatiques pédiatriques et celles à donneur vivant.
Un cas exceptionnel : transplantation hépatique pédiatrique avec donneur vivant
Dans le bloc opératoire de l'Hôpital de la Femme, Mère et Enfant (HFME) se déroule une transplantation hépatique pédiatrique rare avec donneur vivant. Le Pr Kayvan Mohkam et le Dr Rémi Dubois, chirurgiens experts en greffe de foie, terminent méticuleusement les anastomoses vasculaires, une étape cruciale de l'opération. Pendant ce temps, les anesthésistes surveillent attentivement les paramètres vitaux de Margaux, une fillette de 4 ans et demi, dont la vie dépend de cette intervention.

La phase la plus délicate, la revascularisation du lobe de foie implanté, débute. Sous les yeux des équipes, le miracle médical se produit. La transplantation hépatique à partir d'un donneur vivant, une première en France en juillet 1992 à l'hôpital Edouard Herriot, permet à une personne en bonne santé de donner une partie de son foie à un proche. Cette procédure, bien qu'exceptionnelle, est essentielle pour pallier la pénurie de greffons.
Le don de soi : une démarche encadrée et vitale
« Ce type de greffes, imaginées pour faire face à la pénurie de greffons, est le seul cas où l’on opère quelqu’un qui est parfaitement sain », explique le Pr Kayvan Mohkam. Grâce à la remarquable capacité de régénération du foie, celui-ci se reconstituera chez le donneur et le receveur jusqu'à atteindre le volume nécessaire à son bon fonctionnement. Ce don, strictement encadré et autorisé uniquement entre membres d'une même famille, permet aujourd'hui à Margaux, atteinte d'une insuffisance hépatique due à une atrésie des voies biliaires congénitale, de recevoir une partie du foie de sa mère.
La préparation et le déroulement de l'intervention
Tôt le matin, le bloc opératoire de l'HFME est préparé. Margaux, déjà endormie, est installée pour l'opération. L'anesthésiste-réanimateur, Dr Catherine Boucaud-Le Brun, souligne l'importance de la réanimation périopératoire dans ce type d'intervention, qui sollicite fortement le cœur. Elle sera épaulée par un confrère en formation aux techniques spécifiques de la greffe hépatique.
Parallèlement, à la Croix-Rousse, le Pr Jean-Yves Mabrut et son équipe s'apprêtent à prélever la partie gauche du foie de la mère de Margaux. À l'HFME, les chirurgiens Pr Kayvan Mohkam, Dr Rémi Dubois et Dr Sarah Amar, informés que le prélèvement se déroule bien, anticipent la réception du greffon entre 13h et 14h.
Les gestes chirurgicaux précis
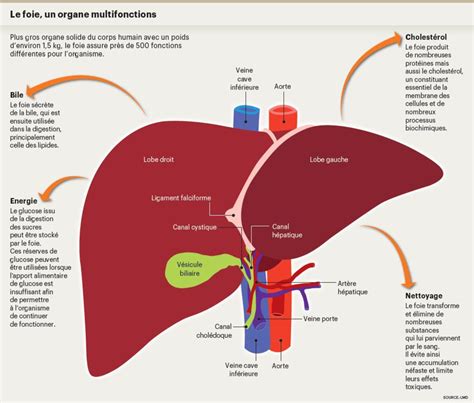
L'incision en forme de L est réalisée sur l'abdomen de Margaux. Les chirurgiens, avec une concentration extrême, accèdent au foie, l'organe le plus volumineux du corps humain. Chaque membre de l'équipe connaît son rôle : isoler et contrôler les vaisseaux (artère hépatique, veine porte hépatique) et les conduits biliaires. Ils libèrent ensuite le foie de ses attaches ligamentaires, minimisant le risque de saignements, d'autant plus que Margaux avait déjà été greffée auparavant.
Le Dr Rémi Dubois constatera plus tard que l'opération s'est avérée moins complexe que prévu. L'adaptation est une constante dans ces interventions, comme en témoigne la découverte d'une particularité anatomique du greffon, présentant deux artères, qui nécessite une ajustement des techniques chirurgicales. Les anesthésistes jouent également un rôle clé en anticipant les répercussions des manipulations hépatiques sur les équilibres hémodynamiques et en collaborant étroitement avec les chirurgiens.
La phase critique de la revascularisation et de l'implantation
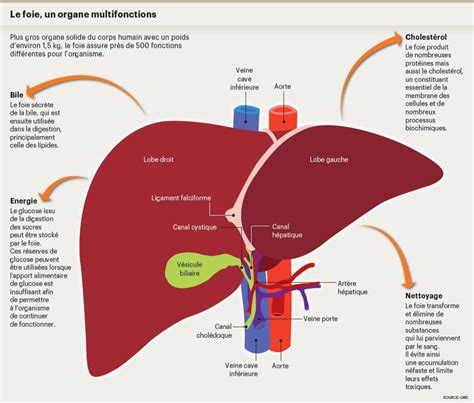
Le greffon arrive à 13h08. Les équipes se préparent pour la phase la plus intense : l'implantation du foie. L'organisme de Margaux se retrouve sans fonction hépatique pendant une courte période, appelée anhépatie, qui ne doit pas excéder 2 à 3 heures. L'urgence est de rétablir la circulation sanguine.
À 13h41, le foie malade est retiré. L'intervention reprend avec la suture délicate de l'artère hépatique, étape essentielle pour le bon fonctionnement du greffon. La reconstruction des voies biliaires suit. À 16h00, après une hémostase minutieuse, la greffe est terminée.
La Dr Noémie Laverdure, pédiatre spécialisée en hépatologie, suit de près la récupération de sa patiente. Elle discute avec les anesthésistes de la prise en charge postopératoire, notamment de l'immunosuppression à vie nécessaire pour prévenir le rejet du greffon.
La transplantation hépatique
La pose de drains, d'une sonde de gastrostomie pour la nutrition entérale, et la fermeture de la paroi abdominale marquent la fin de l'opération. Malgré le chemin encore long, Margaux a bénéficié d'une transplantation réussie. Son père, informé du succès de l'intervention, peut enfin être soulagé.